 Większość ludzi, których boli np. kolano przy siedzeniu, po prostu zmienia pozycję, aby uciec od bólu. Nie wiedzieć czemu z bólem kręgosłupa jest odwrotnie.
Większość ludzi, których boli np. kolano przy siedzeniu, po prostu zmienia pozycję, aby uciec od bólu. Nie wiedzieć czemu z bólem kręgosłupa jest odwrotnie.
Od kolana nikt nie oczekuje, że będzie bezbólowe w nienaturalnej pozycji, ale sygnały od kręgosłupa, pozostającego w ciągłym zgięciu, są bagatelizowane czasami bardzo długo.
Przyjmuje się, że ból kręgosłupa przedłużający się powyżej 4 tygodni, podobnie jak ból promieniujący do kończyn, jest sygnałem, że problem jest już bardzo poważny i najwyższy czas na wizytę u lekarza (ortopedy lub neurochirurga).
Przeczekanie objawów powyżej 6–8 tygodni daje już ból przewlekły, którego leczenie jest dużo trudniejsze.
Znakomitą większość problemów kręgosłupowych daje się dziś rozwiązać za pomocą rehabilitacji. Jednakże objawy takie jak: osłabienie mięśni kończyn, zaburzenia funkcji zwieraczy, zaburzenia czucia dotyku na kończynach i silne zespoły bólowe z promieniowaniem mogą skłonić lekarza do rozważenia decyzji o operacji.
Jeżeli są mocno zaburzone stosunki przestrzenne w stawach kręgosłupa to myślimy o stabilizacji.
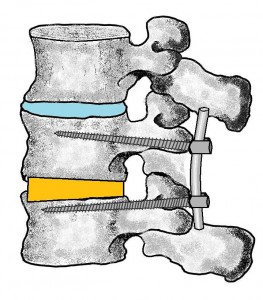
Stabilizacja kręgosłupa (spondylodeza) jest operacją chirurgiczną mającą na celu zespolenie sąsiednich kręgów za pomocą implantów tak, aby mogło dojść do ich zrostu kostnego.
Wykonuje się ją w leczeniu choroby zwyrodnieniowej dla zmniejszenia dolegliwości bólowych, przy kręgozmyku dla jego unieruchomienia, po niektórych urazach i zmianach ponowotworowych w celu odtworzenia warunków anatomicznych.
Rodzaje stabilizacji:
1. Stabilizacja tylno-boczna:
stosowana najdłużej, polega na dojściu do kręgosłupa i obłożeniu tylno-bocznej powierzchni wiórami kostnymi, które stworzą warunki dla wytworzenia zrostu. W tym samym celu stosuje się śruby. Wkręty są prowadzone przez nasady łuków i połączone mocowaniami.
Metoda ta daje zrost w tylnej części kręgosłupa, w przeciwieństwie do większości sił działających na kręgi. Stąd opracowanie stabilizacji międzytrzonowej.
2. Stabilizacja międzytrzonowa:
na miejscu usuniętego dysku umieszcza się materiał, który powoduje zrost między trzonami. W zależności od metody dojścia do przestrzeni międzytrzonowej wyróżnia się następujące techniki:
- PLIF (posterior lumbar interbody fusion) — tylna lędźwiowa stabilizacja międzytrzonowa, gdzie korzenie nerwowe odsuwa się na bok w celu dojścia i usunięcia dysku;
- TLIF (transforaminal lumbar interbody fusion) — przezotworowa lędźwiowa stabilizacja międzytrzonowa), gdy dysk zostaje usunięty z dojścia bocznego, które nie wymusza przesunięcia korzeni;
- ALIF (anterior lumbar interbody fusion) — przednia lędźwiowa stabilizacja międzytrzonowa), dojście do dysku od przodu, przez jamę brzuszną;
- XLIF (extreme lateral lumbar interbody fusion) — ekstremalnie boczna lędźwiowa stabilizacja międzytrzonowa, wejście z boku kręgosłupa, poprzez mięsień lędźwiowy.
Najdalej po pól roku (czasem do 9 m‑cy) dochodzi do zlanego zrostu kostnego między połączonymi trzonami kręgów.
Jak przy każdej interwencji chirurgicznej, tak i tu może dojść do powikłań.
Najczęstszym jest uszkodzenie korzeni nerwowych, co objawia się zaburzeniami czucia lub częściowym porażeniem mięśni kończyn. Istnieje też ryzyko uszkodzenia naczyń krwionośnych przebiegających bezpośrednio przed kręgosłupem.
Ponad to, po stabilizacji nawet pojedynczego segmentu, najczęściej dochodzi do przyspieszonej degeneracji segmentów sąsiednich. Prawdopodobieństwo wystąpienia zwyrodnień sąsiednich segmentów jest tym większe, im więcej segmentów zostało poddanych stabilizacji.
Rzadziej wykonuje się artrodezę, czyli stabilizację sztywną. Polega ona na zastosowaniu sztywnych klatek węglowych, polimerów lub materiaółw biowchłanialnych. Sztywne implanty, stanowią podporę w miejscu po usuniętym wcześniej dysku i stają się swoistym rusztowaniem dla zrostu kostnego.
Pozostają w kręgosłupie na stałe lub ulegają biodegradacji i przerasta je nowowytworzona kość. Usztywnienie kręgosłupa na jednym lub większej ilości poziomów sprzyja powstawaniu dyskopatii na poziomach wyższych i niższych od operowanego.
A.W.
Jeżeli masz jakieś pytania dotyczące tego tematu prosimy o kontakt : kontakt@fizjoinformator.pl
